Cas clinique « imiquimod et condylomes anaux ».
M. S. 22 ans, sans antécédent médico-chirurgical, tabagique à 10 cigarettes par jour, consulte en aout 2020 pour des démangeaisons anales évoluant depuis 6 mois, puis apparition secondaire de douleurs locales avec des traces de sang à l’essuyage sur le papier, puis la perception de reliefs sur la marge anale.
C’est la première fois qu’il se plaint de son anus.
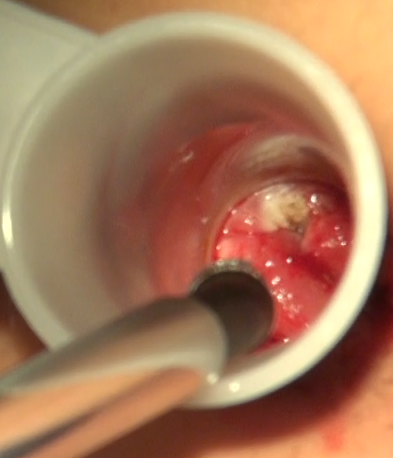
A l’examen on retrouve des éléments exophytiques fragiles disséminés sur le pourtour de la marge anale (Figure 1). L’anuscopie retrouve des éléments éparses sur la ligne pectinée (Figure 2).
Parmi les propositions thérapeutiques suivantes, lesquelles sont légitimes ?
- Destruction de l’ensemble des lésions, sous anesthésie locale.
- Destruction de l’ensemble des lésions, sous anesthésie générale.
- Traitement par imiquimod des lésions externes et destruction des éléments internes par infra-rouges sous anesthésie locale.
- Traitement par imiquimod sur les lésions externes et internes, en prévenant le malade que l’indication est hors AMM.
Commentaires :
- N Le nombre des lésions risque de rendre ce geste douloureux et difficile à exécuter.
- O La présence d’éléments internes est une indication classique à une destruction en un seul temps de toutes les lésions.
- N La synchronisation de ces deux prises en charge, avec pour chacune un délai d’action différent risque d’être difficile à exécuter.
- O Cette proposition est une bonne alternative à la proposition 2 pour un patient qui ne désire pas d’emblée un geste sous anesthésie générale et veut éviter les douleurs postopératoires.
A l’examen anuscopique la muqueuse rectale est hypercrine.
La transmission probablement sexuelle de sa maladie est expliquée au patient. Il dit avoir une sexualité anale avec usage de préservatifs.
Un prélèvement local est effectué à la recherche par PCR de gonocoque et chlamydia. Il lui est proposé une sérologie VIH, hépatite C. Il est vacciné contre l’hépatite B. Ces prélèvements s’avèreront négatifs.
Il n’est pas pratiqué de biopsie.
Commentaire : chez un patient non immunodéprimé, devant des éléments typiques, d’aspect bénin la biopsie est conseillée, mais non systématique. Elle permettrait de confirmer le diagnostic en cas de doute, et de rechercher une dysplasie imposant une surveillance accrue, évènement rare chez le patient immunocompétent.
Lors du diagnostic de condylomes anaux, le bilan à la recherche d’une autre infection sexuellement transmissible est :
- Systématiquement proposé.
- Uniquement proposé si le patient dit avoir des rapports sexuels anaux.
- Peut comporter un prélèvement rectal à la recherche d’une infection à gonocoque ou chlamydia.
- Jamais proposé chez une femme.
Commentaires :
- O L’infection par un virus Papilloma humain est presque toujours sexuellement acquise, il est donc logique de rechercher une autre infection associée.
- N La notion de rapports sexuels anaux n’est pas indispensable à faire préciser. Elle ne changera en rien la prise en charge immédiate, si ce n’est qu’elle fera éviter des traitements chirurgicaux agressifs avec un risque de cicatrices douloureuses. Elle incitera une surveillance au long cours du fait du risque de récidive et d’apparition de dysplasie plus élevés.
- O Le prélèvement rectal systématique en cas de condylomes est effectué systématiquement par certaines équipes.
- N Le bilan doit être proposé indépendamment du sexe du patient.
Il est proposé au patient soit une destruction d’emblée chirurgicale de l’ensemble des lésions sous anesthésie générale, soit un traitement local externe et interne par imiquimod.
Les arguments pouvant éclairer ce choix sont :
En faveur de la destruction, une efficacité immédiate. Contre la destruction immédiate : l’anesthésie générale, les douleurs post-opératoires, le risque de récidive peut être supérieur au traitement par imiquimod. Il doit bien être précisé que l’application endo anale d’imiquimod n’est pas spécifiée dans l’AMM, que le risque est la majoration des effets secondaires locaux et généraux.
Il lui est conseillé de prendre soin de sa peau du fait de la fréquence des réactions locales irritatives en évitant l’essuyage au papier, en privilégiant les toilettes à l’eau avec un savon doux, et d’appliquer une pommade protectrice grasse. Quinze jours après le début des applications le patient rappelle car il ressent une douleur qui dure 2 jours après l’application de l’imiquimod.
Il lui est proposé de faire une pause d’une semaine, puis de reprendre les applications en les espaçant de quatre jours et si les brulures réapparaissent de n’appliquer que la moitié du contenu du sachet.
Les réactions locales lors d’un traitement par imiquimod sont :
- Rares.
- Peuvent amener à l’arrêt du traitement.
- Si elles persistent malgré l’adaptation du traitement à proposer une destruction chirurgicale.
- Sont de type allergique.
Commentaires :
- N Les réactions locales sont fréquentes (environ 30%).
- O Elles peuvent faire arrêter le traitement, il faut en prévenir le patient, l’inciter à les prévenir par des précautions lors des toilettes, et adapter le traitement pour éviter l’abandon. Il faut être disponible pour l’aider à gérer les éventuelles complications du traitement.
- O
- N
Le patient pose la question de l’intérêt du vaccin contre le Papilloma virus humain.
Commentaire : il s’agit d’une vaccination préventive. Elle est recommandée (et remboursée), jusqu’à l’âge de 26 ans, chez les hommes ayant des rapports sexuels avec des hommes. Elle sera proposée même à un sujet ayant des condylomes, car elle protègera contre les virus oncogènes. Son emploi à titre thérapeutique a été essayé dans des études ouvertes en adjuvant aux traitements classiques avec une efficacité variable.
Il lui est recommandé d’arrêter son tabagisme.
Commentaire : le tabac est un facteur de risque de résistance au traitement, et un facteur d’apparition de lésions anales dysplasiques.
Le patient est revu quatre semaines après le début du traitement. Il a supporté la reprise des applications une fois tous les quatre jours.
A l’examen ne persistent que quatre éléments externes, les éléments internes sont identiques.
Une seconde cure d’imiquimod de quatre semaines est proposée.
Commentaire : la durée médiane de traitement pour obtenir une disparition complète des lésions avec l’imiquimod est de 7 à 12 semaines (Thurgar E, Barton S, Karner C, et al. Clinical effectiveness and cost-effectiveness of interventions for the treatment of anogenital warts: systematic review and economic evaluation. Southampton (UK): NIHR Journals Library; 2016 Mar. (Health Technology Assessment, No. 20.24.) Chapter 3, Assessment of clinical effectiveness. Available from: https://www.ncbi.nlm.nih.gov/books/NBK355292/).
Il faut d’emblée prévenir le patient que le traitement sera probablement prolongé, d’où l’intérêt de mettre en place dès le début les consignes permettant de diminuer les réactions d’intolérance.
A huit semaines de traitement on retrouve à l’examen un seul élément externe et deux internes. Il est proposé une exérèse simple aux ciseaux de l’élément externe, et une coagulation à l’infrarouge des deux éléments internes (Figure 3). Le geste est effectué en consultation. Une analyse histologique des éléments enlevés aux ciseaux montre des lésions condylomateuses LSIL (lésion épithéliale de bas grade/condylome, le distinguo n’étant plus fait par nos anapath).
Un contrôle effectué seize semaines après ce geste et l’arrêt du traitement retrouve un nouvel élément millimétrique canalaire qui est enlevé aux ciseaux. Une analyse histologique montre une lésion LSIL.
Commentaire : le taux de récidive après traitement par imiquimod est de 20 à 30 % après six mois, ce qui fait proposer une surveillance prolongée, surtout pour dépister des lésions internes que le malade ne percevra pas.
Un contrôle est prévu dans six mois, puis en l’absence de nouvelle lésion une surveillance au long cours sera proposée.
Commentaire : les condylomes en dysplasie de bas grade présentent un risque très faible de progression vers de la dysplasie de haut grade chez les patients non immunodéprimés. Toutefois l’existence d’une sexualité anale et le tabagisme sont des facteurs de risque qui feront proposer une surveillance au moins une fois tous les deux ans chez ce patient.