Un homme de 35 ans se présente à la consultation de proctologie pour un premier épisode de thrombose hémorroïdaire externe postéro-gauche, évoluant depuis quelques semaines. Celle-ci est typique (relief bleuté marginal) et est excisée en consultation avec évacuation d’un caillot. Un mois après l’excision, le patient sollicite de nouveau le service pour une thrombose hémorroïdaire douloureuse. Le patient est revu, il présente au même endroit une thrombose hémorroïdaire externe postéro-gauche, cette fois-ci oedématiée et plus volumineuse. Il refuse un nouveau geste local, un traitement médical simple est préconisé.
Il sollicite le service 3 semaines plus tard car la thrombose a augmenté de volume malgré le traitement médical bien conduit.
Devant la persistance des symptômes, il est proposé une résection au bloc opératoire sous anesthésie générale. A l’examen on retrouve la thrombose qui est remaniée : masse ovoïde, ferme, de revêtement blanchâtre et érodé à son sommet, pédiculée, de 3 cm de grand axe (cf photo 1). L’intervention consiste en une ligature première du pied de la masse, puis celle-ci est réséquée en monobloc. A noter que cette masse est friable et hémorragique. Elle est envoyée pour analyse anatomopathologique.
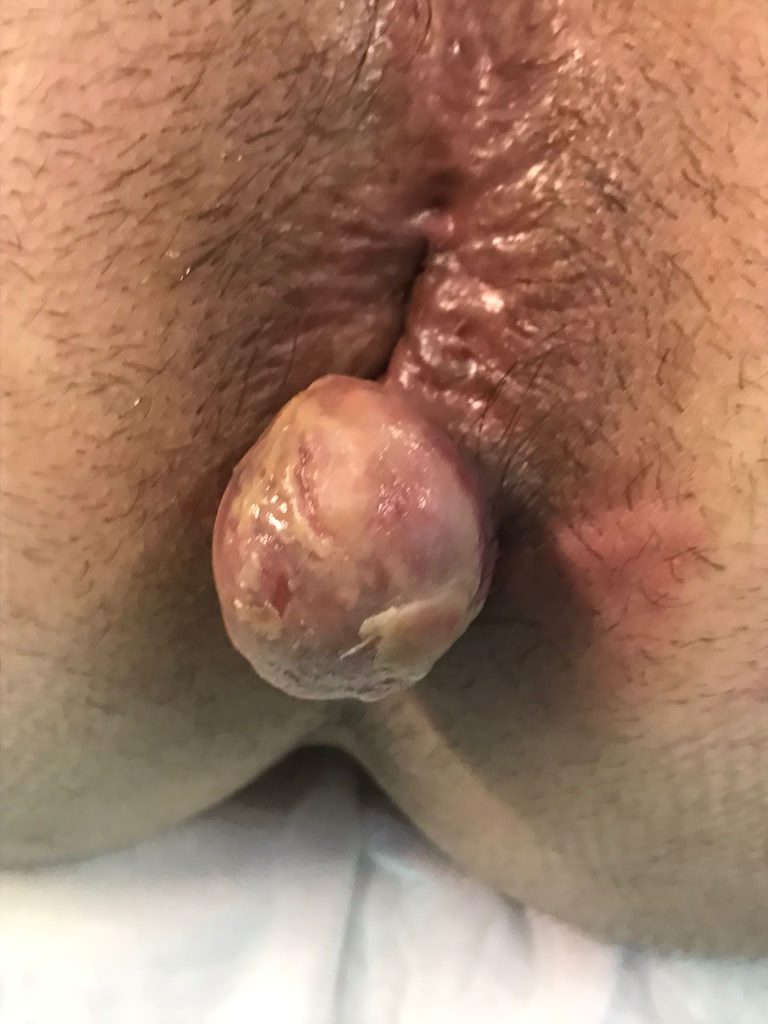
L’examen histologique révèle une tumeur myofibroblastique inflammatoire (TMI) sans argument pour un sarcome myofibroblastique inflammatoire, qui en est une forme plus agressive, après relecture en centre expert. L’étude immunohistochimique met en évidence une expression intense et diffuse de l’anticorps anti AKL 1 (anaplastic lymphoma kinase).
Au suivi à 2 mois, absence de récidive de la lésion (cf photo 2).

Les TMI sont des tumeurs rares (incidence globale de moins de 1%),bénignes, mais avec un potentiel agressif, les rapprochant des tumeurs malignes (risque élevé de récidive locale, voire de métastases). La classification OMS (1) des tumeurs des tissus mous classe cette tumeur parmi les néoplasies intermédiaires. Cette classification histologique de référence classe des tumeurs bénignes ou malignes selon 12 grandes classes en fonction de l’identification de la ligne de différentiation (cartilagineuse, adipeuse…) que la tumeur a prise. Les TMI ont plusieurs dénominations dans la littérature incluant granulome plasmocytaire, pseudotumeur inflammatoire, xanthome, pseudosarcome inflammatoire, pseudotumeur xanthomateuse, prolifération myohistiocytaire inflammatoire, prolifération inflammatoire myofibroblastique. Elles touchent surtout les enfants et les adultes jeunes, mais peut se développer à tout âge. L’atteinte la plus fréquente est pulmonaire, première entité mise en évidence en 1939. La localisation sous cutanée périnéale est très rare. Nous n’avons pas retrouvé, dans la littérature, mention de formes révélées par des manifestations pseudothrombotiques comme dans le cas présent.
L’exérèse chirurgicale complète est le traitement de choix. L’analyse histologique est cruciale pour éliminer un sarcome myofibroblastique inflammatoire, la sanction thérapeutique étant différente. La positivité de l’ALK serait prédictive d’un bon pronostic. En effet, deux études menées sur des séries de 61 et 15 cas de TMI ont mis en évidence l’absence de récurrence et de métastase à distance pour les cas ALK+ (2) (3).
Alors que retenir de ce cas clinique ?
- Il faut savoir écouter les patients qui continuent à se plaindre, même s’ils souffrent d’une pathologie a priori bénigne et qu’ils ont reçu un traitement efficace.
- Toute lésion atypique anale ou de la marge anale doit faire l’objet d’une analyse histologique.
Références littéraires :
- Yamamoto H. WHO Classification of Tumors of Soft Tissue and Bone. France: International Agency for Research on Cancer Lyon; 2020
- Chan JK, Cheuk W, Shimizu M. Anaplastic lymphoma kinase expression in inflammatory pseudotumors. Am J Surg Pathol 2001;25:761-8.
- Jiang YH, Cheng B, Ge MH, et al. Comparison of the clinical and immunohistochemical features, including anaplastic lymphoma kinase (ALK) and p53, in inflammatory myofibroblastic tumours. J Int Med Res 2009;37:867-77
