
Diplôme inter-universitaire – Proctologie médicochirurgicale – Fiche numéro 11
Objectifs pédagogiques
- Connaître l’épidémiologie de la maladie hémorroïdaire.
- Savoir ce que sont les hémorroïdes anatomiques
- Connaître la physiologie des hémorroïdes
- Savoir quand et comment les hémorroïdes deviennent pathologiques
- Connaître les facteurs de risque d’hémorroïdes internes
- Le cas particulier de la thrombose hémorroïdaire externe
- Connaître les enjeux médico économiques de la maladie hémorroïdaire
- Connaitre les différentes manifestations cliniques de la maladie hémorroïdaire.
- Savoir ce qui n’est pas attribuable aux hémorroïdes. Symptômes atypiques et diagnostics différentiels.
- Savoir mener un interrogatoire précis chez un patient consultant pour hémorroïdes.
- Savoir examiner les hémorroïdes
- Connaître les règles des traitements médicamenteux des hémorroïdes
- Connaître les principaux traitements instrumentaux
- Savoir expliquer les bénéfices et les risques de chacun de ces gestes
- Savoir réaliser ces gestes, et connaître les erreurs à éviter.
- Savoir réaliser les gestes chirurgicaux de consultation : Excision/ incision de thrombose, Marisque.
- Connaître les indications à un traitement chirurgical
- Décrire les grands cadres des armes chirurgicales à notre disposition : chirurgie de résection, chirurgie de dévascularisation, chirurgie de destruction par procédé physique.
- Connaître les éventuelles contre-indications au traitement chirurgical
- Savoir décrire les conditions de prise en charge péri opératoire, modalité d’hospitalisation, d’anesthésie, des suites attendues, gestions des complications et du risque de récidive.
- Gestion des anticoagulants
- Connaitre les indications et contre-indications à une chirurgie de résection
- Connaître les techniques de résections hémorroïdaires : hémorroïdectomie mono, bi ou tri pédiculaires ouvertes ou fermées.
- Connaitre les principaux résultats fonctionnels et anatomiques de ces techniques
- Connaitre les principales complications fonctionnelles et anatomiques à court termes et à long terme.
- Connaître les indications à un traitement chirurgical sans résection
- Connaître les éventuelles contre-indications au traitement chirurgical sans résection
- Savoir décrire chaque technique opératoire
- Connaitre les résultats anatomiques et fonctionnels
- Connaitre les principales complications fonctionnelles et anatomiques à court termes et à long terme.
Déroulement habituel d’un examen proctologique
Avant tout examen clinique et pelvien, obtenir le consentement oral du patient lors de la consultation (consentement écrit non requis à ce jour).
Examen proctologique standard en 3 temps
(installation en genu pectoral ou décubitus latéral gauche selon habitus du praticien)
- Inspection de la région périanale avec déplissement des plis radiés (tuméfaction, procidence, fissure)
- Palpation (toucher anorectal) avec lubrifiant (sang au doigtier, douleur, masse, induration)
- Anuscopie standard (adaptation de la taille de l’anuscope, introduction non- traumatique avec lubrifiant, examen au retrait de l’appareil) : évaluation des hémorroïdes internes et de la muqueuse rectale basse
Règle de base 3.0 : l’examen proctologique premier d’un patient douloureux doit être réalisé avec prudence et se limiter à la visualisation de la manifestation. Pas d’anuscopie systématique.
Spécificités
- En cas de troubles fonctionnels anorectaux (incontinence fécale, troubles de la statique pelvienne) : réaliser un examen fonctionnel (sensibilité périanale, réflexes, tonus anal au repos, contraction volontaire, relaxation sphinctérienne en poussée, statique pelvienne au repos et en poussée)
- Rectoscopie complémentaire pour évaluation rectale (suppuration ano-périnéale, suivi MICI)
- Palpation des aires ganglionnaires inguinales en cas de lésion suspecte de l’anus ou de suspicion d’IST
Histoire naturelle de la maladie hémorroïdaire et cadres sémantiques
Hémorroïdes : coussins vasculaires physiologiques composés d’artères, de veinules et de communications artériolo-veinulaires organisés en deux réseaux : interne (au-dessus de la ligne pectinée) et externe (sous-cutané au niveau de la marge anale).
Maladie hémorroïdaire : ensemble des symptômes imputables aux hémorroïdes (douleur, saignement, prolapsus, suintements).
Rôle fonctionnel : participe à la continence anale (15% de la pression anale de repos), assure une zone de glissement permettant une défécation atraumatique et participe à la sensibilité du canal anal (discrimination selles/gaz et solide/liquide)
Anatomie : classiquement réparties en trois paquets (gauche, antéro- et postéro- droits) amarrées au muscle sphincter interne par un ligament suspenseur appelé ligament de Parks. Vascularisation assurée par les réseaux mésentériques inferieurs, iliaques internes et pudendaux.
Physiopathologie : repose sur des théories mécanique (laxité des tissus d’ancrage liée à l’âge induisant une procidence hémorroïdaire) et vasculaires (dilatations des sinusoïdes artériolo veinulaires).
Épidémiologie : maladie extrêmement fréquente (1ère pathologie en proctologie) affectant aussi bien les hommes que les femmes. 1 patient/2 après 50 ans a déjà eu des symptômes hémorroïdaires.
Facteurs de risque :
- Age (pic = 40 à 65 ans)
- Troubles du transit dont constipation, dyschésie et mauvaises habitudes défécatoires
- Grossesse : T3, accouchement, post-partum immédiat (hyperpression abdominale, compression veineuse cave inférieur, ralentissement du transit, majoration de la dyschésie, et imprégnation hormonale) > classiquement, crise de thrombose hémorroïdaire
- OH, aliments épicés : fréquemment rapportés par les patients (non clairement établi
- dans la littérature)
Enjeux medico-économique : aucune donnée. 20 000 gestes hémorroïdaires en France/an au bloc opératoire.
Maladie hémorroïdaire : Principaux tableaux cliniques, symptômes discutables et indiscutables
Diagnostic : clinique.
Mener un interrogatoire et un examen clinique efficace :
- Terrain : rechercher les facteurs de risque (troubles du transit, grossesse)
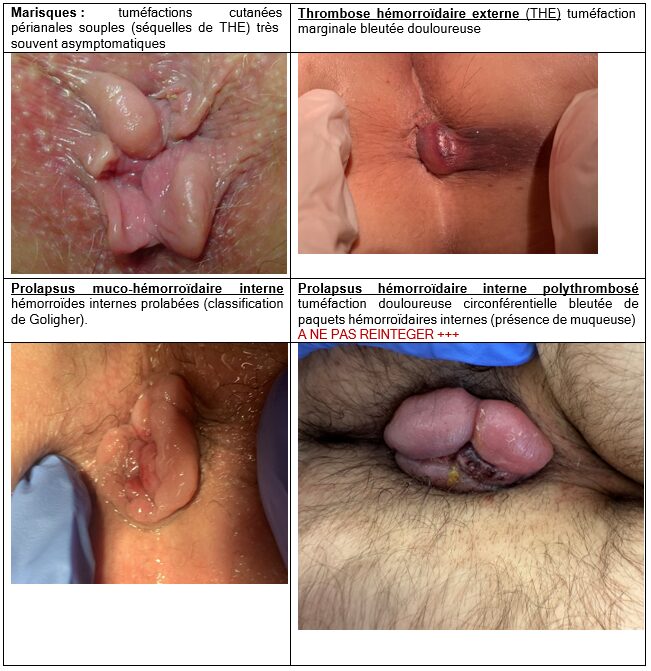
- Signes fonctionnels indiscutables (cf. iconographies ci-dessous) :
- Hémorroïdaires externes : EXAMEN MARGINAL
- Symptômes intermittents aigus :
- Crise fluxionnaire : sensation de gonflement ou pesanteur intermittente ; accentuée par la défécation, l’effort physique et période pré menstruelle / dure ~ 2-4 jours / à l’examen : aspect congestif
- Thrombose hémorroïdaire externe (2r formation d’un thrombus) :
« boule » anale aigue douloureuse++ non rythmée par la défécation/ à l’examen : tuméfaction marginale bleutée / guérison spontanée en 5 à 15 j (évacuation spontanée du caillot possible avec érosion cutanée et saignements)
- Symptômes chroniques :
- Marisques : tuméfactions cutanées périanales souples (séquelles de THE) très souvent asymptomatiques
- Symptômes intermittents aigus :
- Hémorroïdaires internes : ANUSCOPIE (classification de Goligher*) > examen en poussée
- Symptômes intermittents aigus :
- Anorragies rythmées par la défécation, indolores, constatées sur le papier à l’essuyage ou goutte à goutte sur la cuvette (non mêlées aux selles)
- Rares, thrombose hémorroïdaire interne et prolapsus hémorroïdaire poly thrombosé extériorisé (douloureux)
- Symptômes chroniques :
- Anorragies (réflexe : NFS, ferritine pour évaluer retentissement)
- Prolapsus : extériorisation des hémorroïdes internes en poussée avec parfois manœuvres de réintégration manuelle réalisées par le patient
- Suintements muco-glaireux (indolores) pouvant nécessiter le port de garniture
- Symptômes intermittents aigus :
- Hémorroïdaires externes : EXAMEN MARGINAL
*Classification de Goligher : DEGRÉ DE PROCIDENCE DES HÉMORROÏDES INTERNES
- Grade 1 : Pas de procidence dans la lumière de l’anuscopie
- Grade 2 : Procidence dans la lumière de l’anuscopie
- Grade 3 : Procidence extériorisée en poussée mais réductible manuellement
- Grade 4 : Procidence extériorisée non réductible
- Signes fonctionnels discutables : le prurit isolé n’est pas un symptôme hémorroïdaire classique.
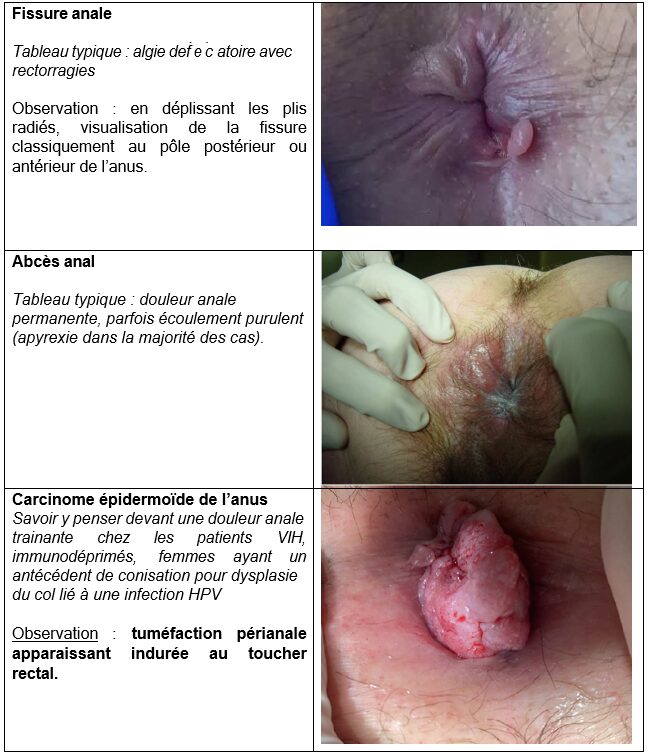
- Rechercher maladie associée : fissure anale ; Diagnostics différentiels à ne pas louper : fistule/abcès et cancer de l’anus. L’examen systématique du périnée est la règle en cas de plainte proctologique. Il faut éviter la prescription de topiques locaux « anti-hémorroïdaires » à l’aveugle malheureusement trop souvent réalisés en pratique !
- Évaluer l’impact sur la qualité de vie (pour guider la prise en charge thérapeutique).
Absence de parallélisme anatomoclinique. - Évaluer la continence anale, sexualité anale ? (surtout si une option chirurgicale est envisagée)
- AUCUN examen complémentaire n’est requis pour le diagnostic positif.
RED FLAGS : coloscopie à discuter en cas de rectorragies (âge > 45 ans, antécédents familiaux et/ou personnels de polypes ou de cancer colorectal, troubles du transit associés, AEG, méléna…)
Maladie hémorroïdaire : Traitements médicaux et instrumentaux. Petits gestes chirurgicaux de consultation, données factuelles et habitudes
Traitement médical
Quel que soit le stade de la maladie hémorroïdaire, le traitement médical est la règle et doit être systématique.
- Essentiellement : Règles d’hygiène défécatoire, règles hygiéno-diététiques et régulation du transit (si constipation : enrichissement en fibres de l’alimentation, laxatifs de type mucilages et/ou osmotiques ; si diarrhée : ralentisseurs du transit en l’absence de CI).
Ces mesures sont à poursuivre au long cours à titre préventif pour éviter la récidive. - Phlébotropes : utile en cure courte en cas de manifestation aigüe de la maladie hémorroïdaire (diminution des douleurs et des saignements, niveau de preuve faible)
- Topiques locaux : recommandés en cas de manifestation aiguë de la maladie hémorroïdaire (niveau de preuve faible). Topiques à base de corticoïde en cas d’œdème et d’inflammation (THE) ; topiques avec anesthésiant local en cas de douleur.
Astuce 3.0 : en cas de prolapsus complet polythrombosé, éviter la prescription de suppositoires en aigüe mal supportés par les patients et privilégier l’utilisation de crème. - Cas de la thrombose hémorroïdaire récente : En cas de thrombose douloureuse et après avoir éliminé un abcès anal, un traitement anti-inflammatoire (AINS 5 à 7 jours ou corticoïdes si CI, femme enceinte) est prescrit en première intention associé à des antalgiques de palier 1-2 adaptés selon EVA.
NB : Un geste chirurgical ne sera envisagé qu’en cas de thrombose externe, unique, hyperalgique malgré le traitement médical dont AINS, précoce non œdémateuse avec un caillot bien visible. Le but est d’évacuer le caillot sous pression. L’incision est le geste le plus simple à réaliser : ouverture simple de la tuméfaction au bistouri, et évacuation du caillot. L’excision enlève la peau tuméfiée permettant une évacuation complète du caillot et du sac fibreux l’entourant (préférée à l’incision car diminue le risque de séquelles et de récidive).
Astuce 3.0 : Ne jamais inciser un prolapsus hémorroïdaire polythrombosée. En cas d’échec d’un traitement médical bien conduit ou un aspect nécrotique des paquets prolabés, l’avis d’un proctologue chirurgical est requis pour envisager une hémorroïdectomie en urgence.
Traitement instrumental
Indiqué en cas d’échec du traitement médical bien conduit et chez des « malades souffrant de façon régulière d’une procidence et/ou de saignement en rapport avec des hémorroïdes de taille moyenne (grade 1 à 3 de Goligher) ». Ne traite que les symptômes de la maladie hémorroïdaire interne.
Réalisation
En consultation externe, sans anesthésie ni préparation préalable, au travers d’un anuscope en position genupectorale ou décubitus latéral. Le patient peut reprendre ses activités normales dès le jour même. Une antibioprophylaxie systématique est recommandée pour la ligature élastique seulement.
Méthodes
- Ligature élastique, meilleur rapport bénéfice/risque pour prolapsus grade II ou III localisé, mais complications les + graves. Principe : la technique consiste à aspirer la muqueuse située au sommet du paquet hémorroïdaire et à l’étrangler dans un élastique afin de retendre et fixer le paquet hémorroïdaire concerné (mécanisme double : obturation vasculaire et réaction fibrosante « petite cicatrice » au sommet).
- Photocoagulation infrarouge, habituellement indiquée pour des saignements d’hémorroïdes de petite taille grade I-II. Principe : application de chaleur sous forme d’un rayonnement infrarouge au sommet des hémorroïdes internes provoquant une fibrose cicatricielle.
Astuce 3.0 : Bien repérer la ligne pectinée et réaliser le traitement instrumental en bonne place au sommet des hémorroïdes.
NB : Injections sclérosantes, abandonnées en pratique.
Contre-indications
Sous anticoagulant, sous anti-agrégant hors aspirine, en cas d’un trouble de la coagulation et/ou de l’hémostase inné ou acquis, en cas de MICI active ou d’immunodépression. Ces traitements ne doivent pas être réalisées en cas de grossesse ou de suppuration anale active.
Effets indésirables
- Habituellement minimes (petits saignements, pesanteur/ brûlure/tiraillement anaux les 24- 72 premières heures)
- Formes graves : infection, hémorragie sur chute d’escarres jusqu’à 2-3 semaines post- geste, douleur intense
Résultats
Bons à court terme (taux de succès de 90% à un an), mais se dégradant avec le temps (techniques correctives et non définitives). La récidive de la maladie hémorroïdaire peut être traitée en fonction de sa présentation par un nouveau traitement instrumental (soit le même ou un autre) ou par la chirurgie.
| Prolapsus hémorroïdaire modéré : grade I-II pour IR, grade II ou III localisé pour LE | |
| Absence de CI (anticoagulant, anti-agrégant hors aspirine, trouble de la coagulation et/ou de l’hémostase inné ou acquis, MICI active ou Immunodépression) | |
| Absence d’infection anale active ou de grossesse | |
| Antibioprophylaxie en cas de ligature (par exemple : métronidazole 500mg per os 2 heures avant la ligature, puis 500 mg matin et soir x 3 jours) | |
| Prémédication par paracétamol 1 gr avant le traitement instrumental (prévenir la douleur) | |
| Prévenir des précautions vis-à-vis des déplacements et voyages dans les 2-3 semaines suivantes |
Maladie hémorroïdaire : principes de la prise en charge chirurgicale enjeux et évolution des concepts
Indication
- Symptômes persistants après un traitement médical et instrumental bien conduit
- Anémie hémorroïdaire
Facteurs à prendre en compte avant toute chirurgie
- Symptômes et grade de la maladie hémorroïdaire interne (Goligher),
- Présence d’une maladie hémorroïdaire externe invalidante (thromboses itératives, marisques) ou d’une fissure anale associée
- Retentissement/Impact des symptômes hémorroïdaires sur la qualité de vie.
- Terrain : âge du patient, continence anale (antécédents de chirurgie anale, complications obstétricales…), troubles de la statique rectale, sexualité anale…
- Résultat souhaité
3.0 : La pathologie hémorroïdaire est une pathologie bénigne fonctionnelle (traitement de confort). La décision thérapeutique chirurgicale doit impliquer au centre de la décision le patient.
Méthodes (plusieurs procédures chirurgicales disponibles)
- Chirurgie de dévascularisation associée à un geste de mucopexie, à préférer pour des hémorroïdes se manifestant préférentiellement par des saignements réfractaires avec une procidence de faible grade (II ou III)
- Destruction tissulaire par courant de radiofréquence ou par Laser sont fréquemment utilisé dans les mêmes indications.
Ces deux grands cadres constituent des interventions dites « mini-invasives » aux suites opératoires réputées plus simples, moins douloureuses en acceptant un risque de récidive avec le temps.
- Chirurgies de résections type Milligan et Morgan = Référence (solution la plus radicale) sont à privilégier pour les hémorroïdes se manifestant par une procidence importante (grade III circonférentiel ou grade IV) ou en cas de maladie hémorroïdaire externe très symptomatique associée. Les résections isolées de paquet hémorroïdaire sont également possibles en cas de prolapsus asymétrique.
La prise en charge actuelle tend davantage à être à la carte avec des gestes combinant plusieurs méthodes tenant compte des symptômes hémorroïdaires significatifs et des souhaits des patients.
Réalisation
La chirurgie hémorroïdaire se pratique à plus de 80% en ambulatoire. Une prémédication par métronidazole 1 gr est recommandée. L’anesthésie peut être générale ou en rachi anesthésie, complétée par un bloc pudendal. La période post opératoire est suivie d’un arrêt de travail de quelques jours pour les techniques mini invasives à 4 semaines pour les résections tri pédiculaires. La douleur post opératoire peut être intense et nécessite la prise d’antalgique de pallier 2 en systématique associée à des AINS, la douleur est maximale vers le 10eme jours. Un parfait contrôle du transit par des Laxatifs est indispensable. Enfin les soins locaux sont simples, ils consistent à nettoyer les plaies après les selles et appliquer un topique cicatrisant.
Précautions
La prise d’anticoagulant doit être interrompue avant l’intervention et peut être reprise à J1 avec le plus souvent un relai par héparine. Les protocoles sont souvent centre-dépendants.
Hémorroïdectomies
Indication
En cas de prolapsus important (grade III circonférentiel ou grade IV) ou en cas de maladie hémorroïdaire externe très symptomatique associée.
La chirurgie de référence
Hémorroïdectomie pédiculaire (type Milligan-Morgan)
- Objectif : corriger les anomalies anatomiques responsables des symptômes hémorroïdaires tout en préservant la fonction anorectale de continence et de souplesse à la défécation. Règle à respecter : Seules les hémorroïdes symptomatiques sont à traiter (chirurgie la plus conservatrice possible sur l’anoderme, afin d’assurer les suites les plus simples avec les meilleurs résultats fonctionnels).
- Consiste à une ablation des plexus externe et interne en 3 paquets sous AG en respectant des ponts cutanéo-muqueux pour préserver la sensibilité et la souplesse du canal anal (aucune méthode ne permet un traitement radical des hémorroïdes)
- Délai de cicatrisation : 6 à 8 semaines.
- Suites opératoires : douleur > 5/10 (2/3 des cas) traitée par AINS, palier 2 +/- morphiniques, Hémorragie 2%, Infection, Rétention d’urine, fécalome. + Long terme
- : Marisque, Sténose. Continence ?
- Méthode la plus efficace à moyen terme (symptômes résiduels), mais la tolérance immédiate est moins bonne que les chirurgies mini-invasives
Chirurgies sans résection hémorroïdaire (Longo, HAL, radiofréquence)
Généralités
Le développement de techniques mini-invasives ces dernières années constitue une vraie révolution dans la prise en charge de la maladie hémorroïdaire. Elles ont comme avantages, des suites plus simples, moins douloureuses, et plus rapides. Ces chirurgies sans résection préservent l’anatomie du canal anal et diminuent de ce fait le risque de complications fonctionnelles (sténose, incontinence, trouble de la sensibilité) redoutées suite à l’hémorroïdectomie classique. Les complications sont habituellement mineures (saignements, douleurs, thromboses, faux besoins, rétention urinaire, rares infections).
Ces chirurgies sans résection exposent cependant à un risque d’échec ou de récidive plus important que l’hémorroïdectomie classique sans empêcher toutefois le recours à une nouvelle chirurgie hémorroïdaire.
Indication
Indiquées en cas de prolapsus grade II-III. Ces techniques mini-invasives ne traitent que les hémorroïdes internes et ne sont donc pas appropriées chez les patients qui souffrent aussi des hémorroïdes externes. Le prolapsus hémorroïdaire extériorisé grade IV n’est pas une indication du fait d’une moins bonne efficacité.
Contre-indications
Les contre-indications habituellement retenues pour ces procédures sont : MICI active, suppuration ano-périnéale, antécédent de radiothérapie ano-périnéale, sténose anale, rectites infectieuses concomitantes, trouble de la coagulation.
Réalisation
Ces interventions sont réalisées le plus souvent en ambulatoire sous anesthésie générale ou locorégionale. Il n’y a pas de soin postopératoire. L’arrêt de travail n’est pas toujours nécessaire sauf en cas de douleurs importantes (rares) ou de métier imposant une activité physique lourde.
Méthodes
Anopexie de Longo (hémorroïdopexie circulaire par agrafage ou anopexie)
- L’intervention consiste à retendre les hémorroïdes internes et à en diminuer l’apport vasculaire en reséquant une collerette de muqueuse à la partie basse de l’ampoule rectale avec agrafage circulaire automatique à l’aide d’une pince mécanique introduite par l’anus.
- Suites opératoires plus courtes, pas de plaie cutanée, respect de l’appareil sphinctérien. Son efficacité varie de 83 à 93 %. Cependant, des complications préoccupantes notamment septiques (fistule, cellulite, péritonite) ont été décrites ce qui explique son abandon progressif au profit de nouvelles techniques mini-invasives offrant des résultats similaires.
- La récidive est plus fréquente (3 à 5 fois plus) qu’après une hémorroïdectomie standard.
Le + : non recommandée en cas de sexualité anale du fait des risques de blessure du pénis ou de perforation des préservatifs (transmission d’IST) par les agrafes résiduelles.
Ligatures artérielles sous contrôle doppler avec mucopexie (DG-HAL)
- Cette intervention consiste à repérer à l’aide d’une sonde Doppler les artères hémorroïdaires et à les ligaturer pour réduire l’apport sanguin dans les hémorroïdes puis à réaliser ensuite des sutures supplémentaires appelées mucopexie (« lifting de la muqueuse
») pour réduire l’extériorisation de l’hémorroïde. - Son efficacité globale est proche de 90 % à 3 ans de la chirurgie. La récidive semble située entre 8 et 20 %.
- Complications (rares et expliquées surtout par les mucopexies) ; saignements (mineurs le plus souvent, 18%), douleurs, faux besoins, thromboses (< 3%), rétention urinaire (5.5%), suppuration. Aucune complication grave menaçant le pronostic vital n’a été rapportée à ce jour.
Radiofréquence hémorroïdaire
- Cette technique consiste en une destruction du réseau vasculaire hémorroïdaire sous l’effet de la chaleur émise par une sonde de radiofréquence introduite dans le réseau hémorroïdaire interne. La procédure dure environ 15 minutes.
- Son efficacité est habituellement retardée avec un résultat final 4 à 8 semaines après le geste et une amélioration significative de la qualité de vie. La récidive est estimée entre 0 et 12 % à un an et à 21 % à 30 mois.
- Complications : thromboses hémorroïdaires post-opératoires, douleur, dysurie, saignements et infection rares.
Autres techniques
- Procédure au laser : coagulation laser des branches ou des artères hémorroïdaires internes. Complications sérieuses décrites à type de fistule/abcès secondaire à l’utilisation du laser.
- Embolisation des artères hémorroïdaires : technique radio-interventionnelle consistant à emboliser de façon super sélective les artères hémorroïdaires. Indiquée en cas de saignements et prolapsus hémorroïdaires de grade I à III en cas de contre- indications opératoires (patients cirrhotiques, troubles de coagulation, comorbidités…).
| Devant une maladie hémorroïdaire |
| Toujours réaliser un traitement médical++ |
| En cas d’échec du traitement médical et si maladie hémorroïdaire interne invalidante : Traitement instrumental (avantages : sans anesthésie, rapide, efficace ; inconvénients : nécessite plusieurs séances, douleur post-geste, récidive) – INFRA-ROUGE si grade I et saignement prédominant – LIGATURE ELASTIQUE si grade II ou III localisé dans les autres situations |
| Si prolapsus important grade III circonférentiel ou grade IV symptomatique malgré traitement médical ou si maladie hémorroïdaire externe invalidante ou fissure anale associée : hémorroïdectomie classique type Milligan Morgan (= Référence) |
| En cas d’échec d’une chirurgie mini-invasive, il est possible de proposer à nouveau une procédure mini-invasive (identique ou non à celle réalisée) ou une hémorroïdectomie classique. |
| En cas d’échec du traitement instrumental, un autre traitement instrumental peut être proposé (IR >> LE) ou bien une chirurgie mini-invasive voir une hémorroïdectomie classique. |
| En cas d’échec du traitement médical et si patient inopérable, une embolisation des artères hémorroïdaires est à envisager. |
| La décision thérapeutique chirurgicale doit impliquer au centre de la décision le patient. |
Pour en savoir plus
- Fiches techniques de la SNFCP
- Fiches préopératoires de la SNFCP
Références
- Tol RR, Kleijnen J, Watson AJM, Jongen J, Altomare DF, Qvist N, et al. European Society of ColoProctology: guideline for haemorrhoidal disease. Colorectal Dis. juin 2020;22(6):650‑62.
- Recommandations pour la pratique clinique du traitement de la maladie hémorroïdaire sous l’égide de la Société Nationale Française de Colo Proctologie
- Tournu G, Abramowitz L, Couffignal C, Juguet F, Sénéjoux A, Berger S, et Prevalence of anal symptoms in general practice: a prospective study. BMC Fam Pract. 3 août 2017;18(1):78.
- Higuero T, Abramowitz L, Castinel A, Fathallah N, Hemery P, Laclotte, et al. Guidelines for the treatment of hemorrhoids (short report). J Visc juin 2016;153(3):213-8.
- Brown S, Tiernan J, Biggs K, Hind D, Shephard N, Bradburn M, et al. The HubBLe Trial: haemorrhoidal artery ligation (HAL) versus rubber band ligation (RBL) for symptomatic second- and third-degree haemorrhoids: a multicentre randomised controlled trial and health-economic evaluation. Health Technol Assess Winch Engl. nov 2016;20(88):1-150
- Papillon M, Arnaud JP, Descottes B, Gravie JF, Huten X, De Manzini N. Le traitement de la maladie hémorroïdaire par la technique de Longo. Résultats préliminaires d’une étude prospective portant sur 94 cas. Chirurgie. déc 1999;124(6):666‑9.
- Nisar PJ, Acheson AG, Neal KR, Scholefield JH. Stapled Hemorrhoidopexy Compared With Conventional Hemorrhoidectomy: Systematic Review of Randomized, Controlled Trials. Dis Colon Rectum. nov 2004;47(11):1837‑45.
- Jin JZ, Bhat S, Lee KT, Xia W, Hill AG. Interventional treatments for prolapsing haemorrhoids: network meta-analysis. BJS Open [Internet]. 6 sept 2021 [cité 21 mai 2023];5(5). Disponible sur: https://academic.oup.com/bjsopen/article/doi/10.1093/bjsopen/zrab091/6388197
- Porrett LJ, Porrett JK, Ho YH. Documented Complications of Staple Hemorrhoidopexy: A Systematic Review. Int Surg. 1 janv 2015;100(1):44‑57.
- Ferrandis C, De Faucal D, Fabreguette JM, Borie F. Efficacy of Doppler-guided hemorrhoidal artery ligation with mucopexy, in the short and long terms for patients with hemorrhoidal disease. Tech Coloproctology. févr 2020;24(2):165‑71.
- Ratto C, Campennì P, Papeo F, Donisi L, Litta F, Parello A. Transanal hemorrhoidal dearterialization (THD) for hemorrhoidal disease: a single-center study on 1000 consecutive cases and a review of the literature. Tech Coloproctology. déc 2017;21(12):953‑62.
- Didelot JM, Didelot R. Radiofrequency thermocoagulation of haemorrhoidal bundles, an alternative technique for the management of internal haemorrhoids. Int J Colorectal Dis. mars 2021;36(3):601‑4.
- Laurain A, Bouchard D, Rouillon JM, Petit P, Liddo A, Vinson Bonnet B, et al. French multicentre prospective evaluation of radiofrequency ablation in the management of haemorrhoidal disease. Tech Coloproctology [Internet]. 2 avr 2023 [cité 21 mai 2023]; Disponible sur: https://link.springer.com/10.1007/s10151-023-02787-1