
Diplôme inter-universitaire – Proctologie médicochirurgicale – Fiche numéro 12
Epidémiologie
Le carcinome épidermoïde représente plus de 90 % des cancers de l’anus. En France, un peu plus de 2000 nouveaux cas sont diagnostiqués chaque année. Son incidence est en constante augmentation. Elle a doublé au cours des 30 dernières années. Il est plus fréquent chez la femme, avec un sex-ratio hommes/femmes de 0,3 et les deux tiers des patients ont plus de 65 ans au moment du diagnostic. C’est un cancer viro-induit. Il résulte de l’infection persistante par un HPV (human papillomavirus) à haut risque oncogène (HPV-HR). Le génotype 16 est responsable de plus de 80 % des cancers de l’anus. Il faut bien distinguer l’infection à HPV-HR de l’infection à HPV non oncogène, notamment les génotypes 6 et 11 qui sont responsables de lésions bénignes, les condylomes ano-génitaux.
L’apparition du carcinome invasif est précédée par le développement de lésions précancéreuses appelées lésions malpighiennes intraépithéliales ou ASIL (pour Anal Squamous Intraepithelial Lesion). On distingue les lésions de bas grade (LSIL) et les lésions de haut grade (HSIL) (tableau 1).
| ASIL (Anal Squamous Intraepithelial Lesion) | ||
| Dysplasie légère | AIN 1 (Anal Intraepithelial Neoplasia) AIN 2 p16- | LSIL (Low grade) |
| Dysplasie modérée Dysplasie sévère Maladie de Bowen Carcinome in situ | AIN 2 p16+ AIN 3 | HSIL (High Grade) |
Ces lésions sont précurseurs du carcinome épidermoïde invasif et sont par définition strictement intraépithéliales. Les hommes ayant des rapports sexuels avec des hommes (HSH) et vivant avec le VIH sont particulièrement à risque de cancer anal, avec un risque relatif multiplié par 100. Dans cette population, le cancer survient par ailleurs chez des patients plus jeunes, autour de 50 ans. Les autres groupes à risque sont les femmes ayant un antécédent de lésions précancéreuses et de cancers gynécologiques liés aux HPV, particulièrement de la vulve, et les patients transplantés d’organe solide (tableaux 2 et 3).
| VIH + | VIH – | |
| HSH* | 22,4% 22% | 11,3% 12% |
| HSF** | 7% | – |
| Femmes | 6 à 27% | – |
| Femmes avec antécédents de lésions de haut grade/ cancer génital HPV induit | 8% | |
| Patients transplantés | 4.7% | |
| Patients MICI*** | 8,7% | |
*HSH : hommes ayant des relations sexuelles avec des hommes
**HSF : hommes ayant des relations sexuelles avec des femmes
***MICI : maladie inflammatoire chronique de l’intestin
| HSH VIH + âgés de plus de 30 ans Femmes transplantées d’organe solide depuis plus de 10 ans Femmes ayant des antécédents de lésion de haut grade ou de cancer de la vulve |
Chez ces patients le taux d’incidence annuel du cancer de l’anus est supérieur à 40/100 000 (supérieur au taux d’incidence annuel du cancer colorectal en France) contre 1 à 2,5/100 000 dans la population générale. Les taux de progression des HSIL vers le cancer invasif varient de 0,8 à 14 % à 5 ans. Toutefois, l’évolution des lésions précancéreuses n’est pas à sens unique. On estime qu’environ 20% par an des lésions précancéreuses de haut grade régressent spontanément. L’infection à HPV16 est le principal facteur de risque de progression des HSIL vers le cancer. Les autres facteurs de risque suspectés sont principalement l’âge, la taille des lésions, le tabac, l’immunosuppression, le marquage p16/Ki67ou encore la méthylation de l’ADN.
Le dépistage cible les populations à risque. La SNFCP a récemment émis des recommandations de dépistage et de prise en charge des lésions précancéreuses anales (figure 1).
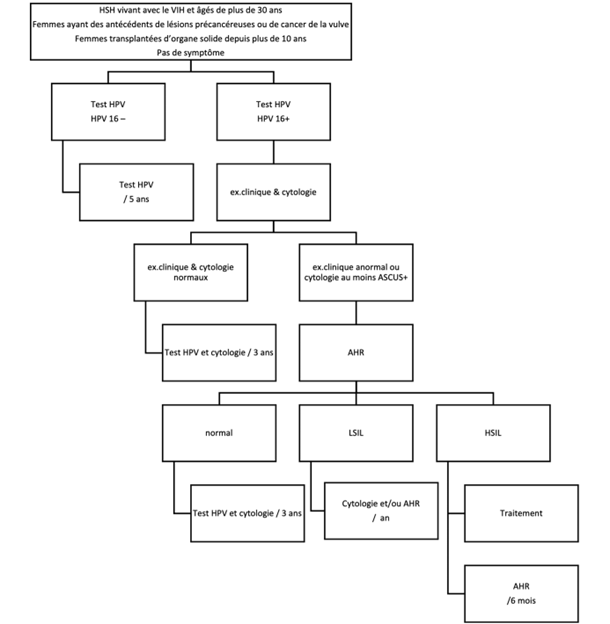
L’objectif du dépistage est de diagnostiquer précocement les lésions précancéreuses, afin de les traiter et d’éviter la survenue d’un cancer invasif. En effet, traiter les lésions précancéreuses permet de diminuer d’environ 60% le risque de cancer invasif. De surcroît, chez les patients intégrés à un programme de dépistage le cancer de l’anus est diagnostiqué à un stade plus précoce et est donc de meilleur pronostic. Ainsi tout patient présentant des symptômes proctologiques doit bénéficier d’un examen clinique pour éliminer un cancer invasif. En revanche, l’examen proctologique standard est insuffisant pour le diagnostic de lésion précancéreuses puisque moins de 40% de lésions de haut grade sont visibles à l’œil nu. Pour les patients asymptomatiques, les dernières recommandations françaises préconisent la réalisation, en première intention, d’un test HPV16 (PCR), suivi, en cas de positivité, d’une cytologie anale. La cytologie anale est environ deux fois plus sensible que l’examen clinique pour le dépistage des HSIL. Ces tests sont réalisés à partir d’un frottis anal. Le test HPV16 est moins sensible que la cytologie pour le dépistage des HSIL. En revanche il est plus spécifique. Par ailleurs la réalisation première du test HPV16 permet de repérer, au sein des patients à très haut risque, les patients les plus susceptibles d’avoir des lésions précancéreuses pouvant évoluer vers le cancer. Ainsi les stratégies de dépistage doivent intégrer l’histoire naturelle des lésions précancéreuses anales (et notamment la possibilité d’une disparition spontanée des lésions). En cas d’anomalies à l’examen clinique et/ou cytologiques (seuil retenu d’ASC-US), une anuscopie haute résolution (AHR) est indiquée. C’est l’examen de référence pour le diagnostic des lésions précancéreuses anales. Elle consiste à examiner l’anus à fort grossissement (magnification de l’image) à l’aide d’un colposcope ou d’un matériel dédié. Afin de mettre en évidence ces lésions, on utilise également des colorants vitaux (acide acétique 5% et Lugol). Les lésions précancéreuses présentent des anomalies de surface, vasculaires et de coloration. Le diagnostic est systématiquement confirmé histologiquement par des biopsies ciblées. La corrélation anatomo-clinique reste imparfaite. L’AHR permet également le traitement ciblé des HSIL et est indiquée pour le suivi après traitement. Toutefois, la faible diffusion de l’AHR limite son accessibilité. Une formation spécifique est nécessaire. En l’absence d’accès à l’AHR, un dépistage par un examen proctologique standard annuel est une alternative.
Les principaux traitements utilisés en proctologie sont l’application d’imiquimod, la photocoagulation infrarouge, l’électrocoagulation au bistouri électrique et l’exérèse chirurgicale (tableau 4).
| Indication | Efficacité (%) | Récidive (%) | Complications | |
| Imiquimod (VIH+) | Marge anale et canal anal – Lésions multifocales – CI aux traitements ablatifs | 30-86 | 15-50 | Dermite Syndrome pseudo-grippal |
| Electrocoagulation | Marge anale et canal anal – Lésions non circonférentielles | 33-79 | >50 | Douleurs Saignements Sténose Retentissement sexuel |
| Photocoagulation infrarouge | Canal anal – ≤ 3 lésions – ≤ 15mm | 37-93 | 65 | Douleurs Saignements |
| Exérèse chirurgicale | Marge anale et canal anal – Lésion focale – ≤ 30-50% de la circonférence – Suspicion d’invasion | * | 11-40 | Douleurs Saignements Sténose Incontinence Retentissement sexuel |
Il est essentiel avant tout traitement d’éliminer un cancer invasif. Le choix de l’un ou l’autre des traitements repose, en autres, sur : la localisation des lésions, leur nombre, leur taille, la pratique d’une sexualité anale et un éventuel doute sur une dégénérescence. La balance bénéfice- risque doit être (ré)évaluée (risque évolutif des lésions, retentissement sur la sexualité anale, la continence, etc.). Le risque de récidive après traitement est élevé, jusqu’à 50 % à 1 an. La surveillance au long cours des patients est nécessaire. La vaccination précoce contre le HPV (filles et garçons) est le moyen de prévention primaire le plus efficace.